
คณะนักวิจัยจากสถาบันวิจัยเพื่อการพัฒนาประเทศไทย (ทีดีอาร์ไอ) ได้เคยประเมินผลงาน 5 ปีของรัฐบาลประยุทธ์ 1 มาแล้วเมื่อครบวาระในการบริหารประเทศ โดยนำเสนอรายงานการประเมินเมื่อ 10 กรกฎาคม 2562 (https://tdri.or.th/2019/07/report-5years-prayut-cabinet/)
ในครั้งนี้ คณะผู้ประเมินขอนำเสนอผลการประเมินกลางเทอมของรัฐบาลประยุทธ์ 2 ซึ่งจัดตั้งขึ้นเมื่อวันที่ 10 กรกฎาคม 2562 และครบรอบ 2 ปีในวันที่ 10 กรกฎาคม 2564 โดยจะประเมินเฉพาะผลงานด้านการควบคุมการระบาดของ COVID -19 และการบริหารจัดการวัคซีน ซึ่งถือเป็นเรื่องที่มีความสำคัญที่สุดเรื่องหนึ่งในปัจจุบัน
- การควบคุมการระบาดของเชื้อ COVID -19
ประเทศไทยสามารถควบคุมการระบาดของ COVID -19 ได้เป็นอย่างดีในระลอกแรก จากการทำงานอย่างหนักของบุคลากรทางแพทย์ อาสาสมัครสาธารณสุข (อสม.) และการได้รับความร่วมมือของประชาชน แม้จะแลกมาด้วยความสูญเสียทางเศรษฐกิจไม่น้อย ความสามารถในการควบคุมการระบาดได้ทำให้ประเทศมีเวลาและโอกาสที่ดีในการเตรียมตัวรับมือการกลายพันธุ์และการระบาดระลอกใหม่ของ COVID -19 ตลอดจนการเปิดประเทศเพื่อฟื้นฟูเศรษฐกิจ อย่างไรก็ตาม การตัดสินใจและการดำเนินนโยบายที่ผิดพลาดของรัฐบาลในช่วงหลังจากนั้นทำให้ประเทศไทยสูญเสียโอกาสที่ดีดังกล่าวไป และมีส่วนทำให้เกิดการระบาดรอบใหม่ในวงกว้างจนทำให้ประเทศกลับเข้าสู่ภาวะวิกฤตอีกครั้ง
ในช่วงต้นปีพ.ศ. 2563 ประเทศไทยควบคุมการระบาดของ COVID -19 ในระลอกแรกได้ค่อนข้างดี โดยสามารถควบคุมตัวเลขผู้ติดเชื้อให้อยู่ในระดับต่ำเมื่อเปรียบเทียบกับหลายประเทศ แม้ช่วงนั้นจะมีการล็อคดาวน์อย่างรุนแรง ซึ่งก่อให้เกิดผลกระทบต่อเศรษฐกิจไทยที่ตกต่ำลงอยู่แล้วจากการหดตัวอย่างรุนแรงของภาคการท่องเที่ยว โดยอัตราการเติบโตของ GDP ของไทยในปี พ.ศ.2563 ติดลบร้อยละ 6.1 หรือหดตัวอย่างรุนแรงที่สุดในรอบ 22 ปี
ความสำเร็จในการควบคุมการระบาดของ COVID -19 ในระลอกแรกน่าจะเกิดจากปัจจัยหลายอย่างเช่น การมีระบบควบคุมโรคที่ค่อนข้างมีประสิทธิภาพตั้งแต่ก่อนการระบาด การใช้ผู้เชี่ยวชาญเข้ามาเป็นที่ปรึกษา ความทุ่มเทของบุคลากรทางการแพทย์ อาสาสมัครสาธารณสุข (อสม.) และความร่วมมือของประชาชนจากความตื่นตัวในการป้องกันการระบาด จนทำให้รายงานจำนวนผู้ติดเชื้อเป็นศูนย์ต่อเนื่องมาหลายเดือนและทำให้ไทยได้รับการยอมรับว่าเป็นประเทศหนึ่งที่ควบคุมการระบาดได้ดีในระดับโลก
อย่างไรก็ตาม ประเทศไทยเสียโอกาสไปอย่างน่าเสียดายในการเตรียมการเพื่อรองรับการระบาดระลอกใหม่ ซึ่งผู้เชี่ยวชาญด้านระบาดวิทยาจำนวนมากได้ให้ความเห็นว่าน่าจะเกิดขึ้นค่อนข้างแน่นอน และมีความเป็นไปได้ที่จะระบาดรุนแรงกว่าเดิมจากการกลายพันธุ์ของเชื้อไวรัส
การระบาดระลอกใหม่ (ระลอก 2) เกิดขึ้นจริงในช่วงเดือนธันวาคม 2563 โดยเริ่มจากกลุ่มแรงงานต่างด้าวที่ตลาดแพกุ้งที่จังหวัดสมุทรสาคร ซึ่งแสดงถึงความย่อหย่อนในการป้องกันแรงงานต่างด้าวลักลอบข้ามพรมแดนเข้ามา การระบาดกระจายตัวต่อไปยังแรงงานในโรงงานอุตสาหกรรมต่างๆ ก่อนที่จะสามารถควบคุมได้จากการระดมเจ้าหน้าที่ด้านระบาดวิทยาจากหลายพื้นที่เข้ามาช่วยควบคุมการระบาดในจุดที่ระบาดรุนแรง และป้องกันการแพร่ระบาดออกจากจุดดังกล่าว ความสำเร็จนี้ยังเกิดขึ้นจากการร่วมมือกันอย่างจริงจังของฝ่ายต่างๆ ทั้งภาครัฐและผู้ประกอบการ
การไม่เตรียมพร้อมสำหรับสถานการณ์ที่อาจเลวร้ายลงยังปรากฏอย่างชัดเจนเมื่อเกิดการระบาดระลอกที่ 3 ที่เริ่มในเขต กทม. ในช่วงปลายเดือนมีนาคม 2564 จากคลัสเตอร์สถานบันเทิงย่านทองหล่อ–เอกมัย ทั้งที่ในช่วงนั้นกทม. ยังอยู่ภายใต้การประกาศสถานการณ์ฉุกเฉิน การระบาดนี้กระจายไปทั่ว กทม. ปริมณฑลและจังหวัดอื่นด้วย
แม้จะมีสัญญาณเตือนจากการระบาดระลอกที่ 2 และระลอกที่ 3 แล้ว รัฐบาลก็ยังไม่ได้เตรียมการรองรับการระบาดรอบใหม่อย่างพอเพียง โดยเห็นได้จากความล่าช้าในการใช้งบประมาณเพื่อยกระดับความพร้อมด้านสาธารณสุข 45,000 ล้านบาทของ พ.ร.ก. เงินกู้ครั้งแรกที่ออกมาตั้งแต่เดือนเมษายน 2563 โดยจนถึงต้นเดือนมิถุนายน 2564 ยังมีการเบิกจ่ายเพียง 11,623 ล้านบาท หรือเพียงร้อยละ 26.1 ทำให้ไม่สามารถยกระดับระบบสาธารณสุขได้เพียงพอ และเมื่อเกิดการระบาดในระลอกที่ 4 ในวงกว้างแล้ว ระบบสาธารณสุขก็ไม่สามารถรองรับผู้ป่วยจำนวนมาก โดยเฉพาะผู้ป่วยอาการรุนแรง จนโรงพยาบาลหลายแห่งต้องขอรับบริจาคอุปกรณ์จากประชาชน
การระบาดในเขต กทม. ซึ่งเป็นพื้นที่เสี่ยงสูงสุดของประเทศยังสะท้อนถึงการขาดโครงสร้างและระบบในการรับมือกับการระบาดใหญ่ ที่สำคัญ ยังเกิดปัญหาที่ทำให้ความร่วมมือกันในการควบคุมการระบาดน้อยกว่ากรณีสมุทรสาครมาก โดยเฉพาะปัญหาความขัดแย้งระหว่างกระทรวงสาธารณสุขและ กทม. ซึ่งเป็นสาเหตุหนึ่งที่ทำให้กรุงเทพฯ กลายเป็นศูนย์กลางของการระบาดใหญ่ในปัจจุบัน นอกจากการเกิดขึ้นของไวรัสสายพันธุ์ใหม่ที่มีอัตราการแพร่เชื้อสูงขึ้น
ประเทศไทยมียอดจำนวนผู้ติดเชื้อสะสมตั้งแต่ปี 2563 จนถึงเดือนมีนาคม 2564 ประมาณ 2.8 หมื่นคน แต่หลังจากนั้นภายในช่วงเวลาประมาณ 3 เดือน ยอดผู้ติดเชื้อสะสมนี้เพิ่มขึ้น 10 เท่าเป็น 3.17 แสนคน ณ วันที่ 9 กรกฎาคม 2564 และตัวเลขนี้น่าจะสูงขึ้นเรื่อยๆ ตามแนวโน้มจำนวนผู้ติดเชื้อใหม่ที่เพิ่มขึ้นในระดับเกือบ 1 หมื่นคนต่อวัน ซึ่งสูงที่สุดนับตั้งแต่มีการระบาดของ COVID-19
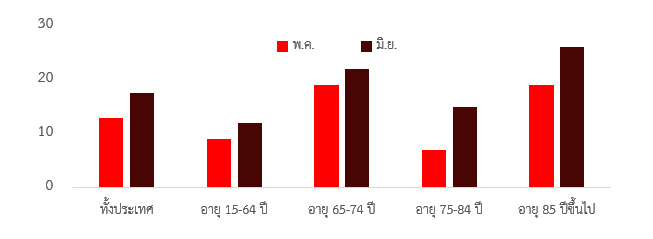
ผลที่ตามมาก็คือ เกิดการเสียชีวิตที่เพิ่มขึ้นอย่างรวดเร็ว โดยจำนวนผู้เสียชีวิตสะสมตั้งแต่ปี พ.ศ.2563 เพิ่มขึ้นจาก 94 คน ณ สิ้นเดือนมีนาคม 2564 จนสูงกว่า 2.5 พันคน ณ วันที่ 9 กรกฎาคม 2564 นอกจากนี้ น่าจะมีผู้เสียชีวิตทางอ้อมจากอาการโรคแทรกซ้อนหรือการฆ่าตัวตายจากผลกระทบทางจิตใจและปัญหาทางเศรษฐกิจ ทั้งนี้ดัชนีหนึ่งที่วัดการเสียชีวิตรวมได้คือ “อัตราการตายส่วนเกิน” (Excess Mortality) ซึ่งอัตราการตายของคนไทยในเดือนพฤษภาคมและมิถุนายน 2564 เพิ่มสูงขึ้นประมาณร้อยละ 12 และ 17.5 ตามลำดับเมื่อเทียบกับเดือนเดียวกันในช่วง 5 ปีที่ผ่านมา โดยประชากรกลุ่มผู้มีอายุ 65-74 ปีและอายุ 85 ปีขึ้นไปมีอัตราการตายส่วนเกินสูงถึงร้อยละ 22 และ 26 ตามลำดับในเดือนมิถุนายน (กราฟที่ 1)
กราฟที่ 1 อัตราการตายส่วนเกินของประเทศไทย จำแนกตามกลุ่มอายุในเดือน พ.ค. และ มิ.ย. 2564 (ร้อยละ)
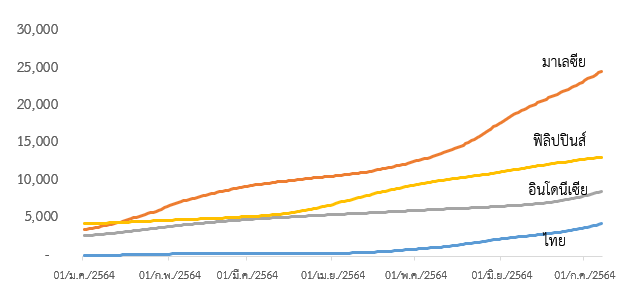
ทั้งนี้ การระบาดระลอกใหม่ในช่วงเวลาที่ใกล้เคียงกันก็เกิดขึ้นในประเทศเพื่อนบ้านของไทย กราฟที่ 2 แสดงจำนวนผู้ติดเชื้อสะสมต่อประชากรหนึ่งล้านคนตั้งแต่เกิดการระบาดของ COVID -19ของไทยเทียบกับประเทศเพื่อนบ้าน จะเห็นได้ว่าจำนวนผู้ติดเชื้อสะสมเพิ่มสูงขึ้นอย่างก้าวกระโดดในฟิลิปปินส์ มาเลเซียและอินโดนีเซีย ตั้งแต่กลางเดือนมีนาคม เดือนเมษายน และปลายเดือนมิถุนายน ตามลำดับ ดังนั้นแม้ยอดการติดเชื้อสะสมเพิ่มขึ้นอย่างรวดเร็วในประเทศไทย แต่ก็ยังต่ำกว่าของประเทศเพื่อนบ้าน
กราฟที่ 2 จำนวนผู้ติดเชื้อสะสมตั้งแต่การระบาดของโรค (คนต่อประชากรหนึ่งล้านคน)
กราฟที่ 3 จำนวนผู้เสียชีวิตสะสมจากโควิด 19 ตั้งแต่เกิดการระบาดของโรค (คนต่อประชากรหนึ่งล้านคน)
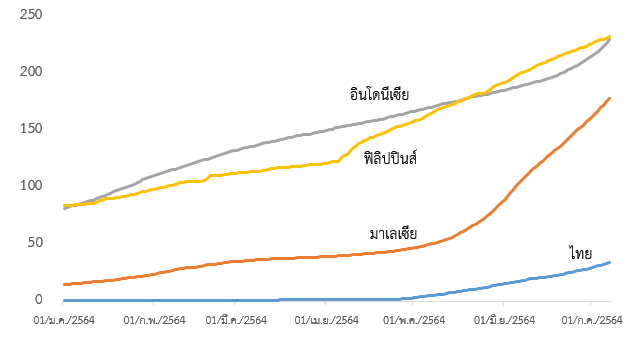
อัตราการเสียชีวิตสะสมต่อประชากรจาก COVID -19 มีแนวโน้มคล้ายกันดังแสดงในกราฟที่ 3 จะเห็นได้ว่ายอดผู้เสียชีวิตโดยตรงจากโควิด 19 ต่อประชากรหนึ่งล้านคนของประเทศต่างๆ เพิ่มขึ้นอย่างก้าวกระโดด โดยเฉพาะในฟิลิปปินส์ตั้งแต่ต้นเดือนเมษายน และในมาเลเซียตั้งแต่เดือนพฤษภาคม ส่วนอินโดนีเซียมีจำนวนผู้เสียชีวิตสะสมเพิ่มขึ้นอย่างเนื่องตั้งแต่ต้นปี 2564 และกำลังเพิ่มขึ้นอย่างรวดเร็วในเดือนกรกฎาคม ในขณะที่ไทยยังมีอัตราการเสียชีวิตสะสมต่อประชากรต่ำกว่าประเทศเพื่อนบ้าน แต่ก็มีแนวโน้มเพิ่มขึ้นอย่างก้าวกระโดดตั้งแต่เดือนพฤษภาคม 2564
การระบาดอย่างรวดเร็วของ COVID -19 ระลอกใหม่ทั่วภูมิภาคนี้เกิดจากการกลายพันธุ์และการแพร่กระจายของสายพันธุ์เดลต้าซึ่งคาดว่ามีอัตราการแพร่เชื้อสูงเป็น 2-4 เท่าของสายพันธุ์เดิมอย่างสายพันธุ์อู่ฮั่น ความน่ากังวลอีกประการหนึ่งของสายพันธุ์เดลต้าคือ การที่วัคซีนจำนวนมากมีประสิทธิผลในการป้องกันการติดเชื้อลดลงเมื่อเทียบกับสายพันธุ์เดิม
แม้การระบาดระลอกใหม่จากการกลายพันธุ์ของไวรัสเป็นสิ่งที่ควบคุมไม่ได้ และอัตราการติดเชื้อสะสมและการเสียชีวิตสะสมจาก COVID -19 ของไทยยังต่ำกว่าประเทศเพื่อนบ้าน แต่เมื่อเปรียบเทียบกับความสามารถของระบบสาธารณสุขของประเทศและโอกาสที่มีอยู่เดิม ไทยน่าจะสามารถลดระดับการติดเชื้อและการเสียชีวิตให้น้อยกว่าที่เป็นอยู่ได้มาก หากรัฐบาลได้เตรียมการอย่างจริงจัง ตอบสนองต่อปัญหาในเชิงรุกอย่างบูรณาการ รับฟังความเห็นอย่างรอบด้าน ก่อนที่จะตัดสินใจบนพื้นฐานของข้อมูลและหลักวิชา และเรียนรู้จากประสบการณ์และความผิดพลาดที่ผ่านมา
เมื่อมองย้อนกลับไป มีหลายกรณีที่ชี้ให้เห็นว่า รัฐบาลน่าจะตัดสินใจผิดพลาด เช่น ประเทศไทยมีโอกาสจำกัดวงการแพร่กระจายของ COVID -19 ในช่วงต้นของการระบาดระลอก 3 แต่รัฐบาลกลับตัดสินใจให้มีวันหยุดยาวในช่วงสงกรานต์ โดยไม่มีมาตรการออกมารองรับการแพร่ระบาด ทำให้เกิดการระบาดในวงกว้างขึ้นไปสู่จังหวัดต่างๆ นับตั้งแต่ช่วงปลายเดือนเมษายนที่ผ่านมาจนถึงปัจจุบัน
เมื่อการระบาดแพร่กระจายไปในวงกว้าง รัฐบาลก็ยังไม่สามารถประสานการทำงานร่วมกันระหว่างหน่วยงานต่างๆ อย่างเป็นเอกภาพ โดยเฉพาะปัญหาการทำงานที่ไม่ลงรอยระหว่างกระทรวงสาธารณสุขและกทม. ดังที่กล่าวมาแล้ว ซึ่งทำให้การควบคุมการระบาดในชุมชนและแคมป์คนงานในกรุงเทพฯ เป็นไปอย่างล่าช้า
นอกจากนั้นคือ การบริหารงานในสถานการณ์วิกฤตอย่างสับสน รัฐบาลได้ประกาศมาตรการกลับไปกลับมา ซึ่งสะท้อนถึงการพิจารณาที่ไม่รอบคอบก่อนการประกาศ ตัวอย่างที่ชัดเจนที่สุดคือการประกาศมาตรการ “ล็อคดาวน์” กรุงเทพฯ เมื่อกลางดึกวันที่ 26 มิถุนายน 2564 เพียงวันเดียวภายหลังการประกาศว่าจะไม่มีการล็อคดาวน์ในวันที่ 25 มิถุนายน และมาตรการล็อคดาวน์นี้เริ่มมีผลบังคับใช้ตั้งแต่วันที่ 28 มิถุนายนซึ่งเป็นเวลาที่กระชั้นชิดมาก และทำให้เกิดความเสียหายที่ไม่จำเป็นแก่ผู้ประกอบการและประชาชนที่ได้วางแผนทางธุรกิจและทำกิจกรรมต่างๆ โดยเข้าใจว่าจะไม่มีการล็อคดาวน์ไปแล้ว
การเปลี่ยนนโยบายไปมานี้แสดงให้เห็นว่ารัฐบาลเพิ่งตระหนักถึงความรุนแรงของการระบาดระลอกใหม่ที่จำนวนการติดเชื้อน่าจะเกินความสามารถในการรองรับของระบบสาธารณสุขของประเทศ อย่างไรก็ตามหลังจากการประกาศล็อคดาวน์แล้ว ก็ไม่ปรากฏว่ารัฐบาลมีแผนการรองรับและแผนการเยียวยาที่มีประสิทธิผลโดยเฉพาะการกักตัวแรงงานก่อสร้างไว้ในที่พักโดยไม่มีการเยียวยารองรับ ซึ่งทำให้แรงงานจำนวนมากกลับไปภูมิลำเนา อันเพิ่มความเสี่ยงที่จะเกิดการระบาดในวงกว้าง ทั้งที่สถานการณ์นี้คล้ายกับการประกาศให้ร้านอาหารและสถานบริการต่างๆ ปิดอย่างกะทันหันในช่วงการระบาดระลอกแรก ซึ่งทำให้แรงงานจำนวนมากเดินทางกลับภูมิลำเนา และทำให้การระบาดกระจายออกไป ความผิดพลาดนี้ชี้ให้เห็นอีกครั้งว่ารัฐบาลไม่ได้เรียนรู้จากบทเรียนในการควบคุมโรคระบาดในช่วงที่ผ่านมาว่า มาตรการเยียวยาจะต้องออกมาพร้อมกับการล็อคดาวน์ จึงจะสามารถจูงใจให้ประชาชนให้ความร่วมมือ
- การบริหารจัดการวัคซีน
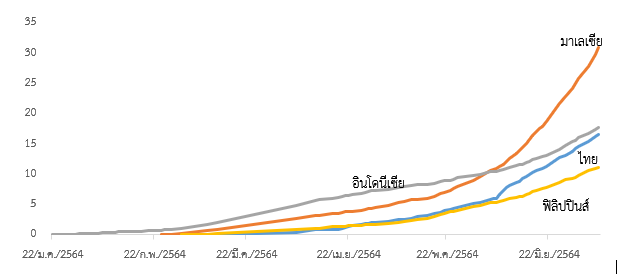
นับตั้งแต่เริ่มฉีดวัคซีน เป็นครั้งแรกในวันที่ 28 กุมภาพันธ์จนถึงวันที่ 6 มิถุนายน 2564 ประเทศไทยยังคงฉีดวัคซีนอย่างช้าๆ คล้ายกับฟิลิปปินส์ โดยฉีดวัคซีนสะสมรวมทุกเข็มประมาณร้อยละ 6 ของประชากรทั้งหมด (กราฟที่ 4) ในขณะที่มาเลเซียและอินโดนีเซียมีอัตราการฉีดวัคซีนสะสมที่ร้อยละ 11 และ 10 ตามลำดับ อย่างไรก็ตาม ภายหลังจากวันที่ 6 มิถุนายนเป็นต้นมา ไทยมีอัตราการฉีดวัคซีนสะสมเพิ่มขึ้นอย่างรวดเร็วจนเพิ่มเป็นร้อยละ 17.6 ในวันที่ 8 กรกฎาคม ใกล้เคียงกับอินโดนีเซียแล้ว อัตราการฉีดวัคซีนสะสมเพิ่มขึ้นอย่างรวดเร็วของประเทศไทยเกิดขึ้นได้จากการเร่งฉีดวัคซีนตั้งแต่วันที่ 7 มิถุนายนในระดับเฉลี่ยทั้งสัปดาห์ (รวมวันหยุด) ประมาณวันละ 2.4 แสนเข็ม
อย่างไรก็ตาม ความเร็วในการฉีดวัคซีนดังกล่าวยังไม่สามารถทำให้การเปิดประเทศในเวลา 120 วันตามที่ผู้นำรัฐบาลประกาศไว้เป็นไปได้ เพราะภายในระยะเวลาดังกล่าว ระดับการฉีดวัคซีนน่าจะยังไม่ถึงระดับที่ทำให้เกิดภูมิคุ้มกันหมู่ (Herd Immunity) ซึ่งต้องครอบคลุมประชากรเกือบทุกคนเมื่อพิจารณาถึงอัตราการระบาดของเชื้อสายพันธุ์เดลต้า ซึ่งมีอัตราการแพร่เชื้อสูงขึ้นอย่างมาก และวัคซีนที่ใช้ส่วนใหญ่ในปัจจุบันยังคงเป็นวัคซีนซิโนแวค ซึ่งมีประสิทธิภาพในการป้องกันการติดเชื้อสายพันธุ์ดังกล่าวในระดับที่ไม่สูง
กราฟที่ 4 อัตราการฉีดวัคซีนสะสมต่อประชากร (ร้อยละ)
หากประเทศไทยมีความเร็วในการฉีดวัคซีนในระดับที่เป็นอยู่ กว่าที่จะสามารถฉีดวัคซีนให้ประชาชนได้ครบทั้งหมดก็ต้องยาวถึงปลายปีพ.ศ.2565 และหากสามารถเพิ่มความเร็วในการฉีดวัคซีนขึ้นได้ถึง 5 แสนโดสต่อวัน ก็จะต้องใช้เวลาถึงกลางปีพ.ศ. 2565 ทั้งนี้ จากการประมาณการของธนาคารแห่งประเทศไทย การเปิดประเทศรับนักท่องเที่ยวล่าช้าออกไปจะทำให้เกิดความสูญเสียทางเศรษฐกิจประมาณ 8.9 หมื่นล้านบาทต่อเดือน โดยยังไม่นับรวมความสูญเสียจากการเจ็บป่วยและความสูญเสียชีวิตของประชาชนอีกมหาศาล ความสูญเสียดังกล่าวเกิดขึ้นจากความผิดพลาดในการบริหารการจัดการวัคซีนที่รัฐบาลไม่สามารถจัดหาและกระจายวัคซีนได้อย่างรวดเร็ว เพียงพอ และตรงจุด
การจัดหาวัคซีน
การจัดหาวัคซีนของรัฐบาลมีปัญหาหลายประการคือ ประการแรก รัฐบาลมีความเชื่อมั่นที่สูงเกินไปว่าจะสามารถควบคุมการระบาดให้อยู่ในระดับต่ำได้ตลอดไป ทำให้ล่าช้าในการจัดหาวัคซีนและจัดหามาในปริมาณที่น้อยเกินไป
ประการที่สอง รัฐบาลมีแนวทางในการจัดหาวัคซีนตามแนวคิดทางสาธารณสุขเป็นหลัก ในลักษณะตั้งเป้าการฉีดวัคซีนน้อยที่สุดเท่าที่จำเป็น ในขณะที่การวิเคราะห์ต้นทุนและประโยชน์ในทางเศรษฐกิจพบว่า ต้นทุนในการจัดหาวัคซีนโดยรวมอยู่ในระดับต่ำมากเมื่อเทียบกับความสูญเสียทางเศรษฐกิจจากการที่ประเทศเปิดรับการท่องเที่ยวได้ล่าช้า กล่าวคือ หากประเทศไทยสามารถเปิดประเทศรับการท่องเที่ยวได้เร็วขึ้นอีกเพียง 1-2 เดือน ก็จะคุ้มค่ากับต้นทุนในการจัดหาวัคซีนทั้งหมดแล้ว
ประการที่สาม การจัดหาวัคซีนของรัฐบาลสะท้อนถึงการบริหารความเสี่ยงที่ผิดพลาด โดยการพึ่งพาวัคซีนแอสตร้าเซนเนก้าที่ผลิตในประเทศในสัดส่วนที่สูงมาก และการเลือกวัคซีนซิโนแวคเป็นวัคซีนเสริมโดยไม่หาทางเลือกอื่นตั้งแต่ต้น รวมทั้งการตัดสินใจไม่เข้าร่วมในโครงการ Covax ที่แม้อาจจะได้วัคซีนมาไม่มาก แต่ก็น่าจะช่วยให้ได้วัคซีนเพิ่มเติมมาก่อนบางส่วน การตัดสินใจทางนโยบายดังกล่าวจึงมีปัญหามาก เพราะเป็นการบริหารความเสี่ยง (Risk Management) โดยไม่มีการกระจายความเสี่ยง (Diversification) อย่างเพียงพอ
ประการที่สี่ วัคซีนเสริมที่รัฐบาลเลือกใช้คือวัคซีนซิโนแวคเป็นวัคซีนที่มีประสิทธิผลไม่สูงในการสร้างภูมิคุ้มกันจากการติดเชื้อ จึงไม่สามารถสร้างภูมิคุ้มกันหมู่เพื่อป้องกันการติดเชื้อในวงกว้างให้แก่ประชาชนไทยได้ แม้จะสามารถฉีดให้ประชาชนครบทุกคน ถึงแม้ว่าการจัดหาวัคซีนซิโนแวคเป็นวัคซีนสำรองในช่วงต้นปี 2564 มีความสมเหตุสมผลเนื่องจากวัคซีนดังกล่าวสามารถบรรเทาอาการป่วยที่รุนแรงและลดการสูญเสียชีวิต ในช่วงที่ยังไม่สามารถจัดหาวัคซีนอื่นได้ แต่การสั่งซื้อวัคซีนซิโนแวคเพิ่มขึ้นอย่างต่อเนื่องไปจนถึงช่วงที่สามารถสั่งซื้อวัคซีนอื่นที่มีประสิทธิผลมากกว่าแล้วน่าจะเป็นสิ่งที่ไม่เหมาะสม และนำไปสู่ข้อสงสัยของสังคมต่อกระบวนการตัดสินใจทางนโยบายของรัฐบาลและการให้คำแนะนำของที่ปรึกษาบางคนว่ามีผลประโยชน์ทับซ้อนหรือไม่
ประการที่ห้า การให้ข่าวจำนวนการรับมอบวัคซีนแอสตร้าเซนเนก้าที่ผลิตในประเทศของรัฐบาลน่าจะไม่ตรงกับเงื่อนไขตามสัญญาที่มีอยู่ระหว่างรัฐบาลและบริษัท โดยรัฐบาลได้ให้ข่าวมาตลอดว่าจะได้รับมอบวัคซีนในเดือนกรกฎาคมไปจนถึงเดือนกันยายนเดือนละประมาณ 10 ล้านโดส แต่ภายหลังกลับแจ้งว่าจะได้รับมอบตามสัญญาเพียงเดือนละ 5 ล้านโดสเท่านั้น ทั้งที่รัฐบาลน่าจะรับรู้ได้ตั้งแต่แรกแล้วว่าเงื่อนไขตามสัญญาเป็นอย่างไร คำถามที่ตามมาก็คือ การสร้างความเข้าใจที่คลาดเคลื่อนดังกล่าวในวงกว้างทำให้การตั้งเป้าหมายในการจัดหาและกระจายวัคซีนของรัฐบาลเองผิดพลาดไปด้วยหรือไม่
การจัดหาวัคซีนของรัฐบาลในช่วงแรกยังมีปัญหาในทางปฏิบัติ โดยใช้กฎระเบียบในการจัดซื้อจัดจ้างปกติ ซึ่งทำให้มีปัญหาไม่สามารถจ่ายเงินเพื่อสั่งจองวัคซีนในช่วงทดลองที่ผู้ผลิตอาจไม่ประสบความสำเร็จและไม่สามารถส่งมอบได้ อย่างไรก็ตาม ภายหลังเมื่อวัคซีนของผู้ผลิตหลายรายหลายได้รับการอนุมัติให้ใช้ในภาวะฉุกเฉินจากองค์กรอนามัยโลกตั้งแต่ปลายปีพ.ศ. 2563 เป็นต้นมา ข้อจำกัดของระเบียบการจัดซื้อข้างต้นก็หมดไป แต่รัฐบาลก็ไม่ได้เร่งจัดหาวัคซีนจากผู้ผลิตรายอื่น
รัฐบาลเพิ่งตระหนักถึงความเร่งด่วนของการจัดหาวัคซีนให้เพียงพอภายหลังการเกิดการระบาดระลอกที่ 3 ในเดือนเมษายน 2564 โดยประกาศเป้าหมายจะฉีดวัคซีนให้ถึงร้อยละ 70 ของประชากรหรือประมาณ 50 ล้านคน ซึ่งต้องการวัคซีนทั้งหมด 100 ล้านโดสในปีพ.ศ. 2564 พร้อมทั้งจะเร่งจัดหาวัคซีนหลากหลายประเภทมากขึ้น รวมทั้งวัคซีน mRNA และเปิดโอกาสให้ภาคเอกชนนำเข้าวัคซีนได้
ที่น่าเป็นห่วงก็คือ แม้ในช่วงที่มีการระบาดหนัก หน่วยงานภาครัฐยังคงดำเนินงานเสมือนอยู่ในสถานการณ์ปกติ โดยทำงานกันแบบแยกส่วนและโยนความรับผิดชอบกันไปมา ในขณะที่ฝ่ายการเมืองก็ไม่ได้ทำหน้าที่ติดตามและเชื่อมโยงให้เกิดการประสานงานกัน ซึ่งทำให้โรงพยาบาลเอกชนไม่สามารถนำเข้าวัคซีนประเภท mRNA ได้ แม้มีการเจรจาและตกลงซื้อขายเบื้องต้นกับผู้ผลิตไว้แล้ว การนำเข้าวัคซีนอย่างเร่งด่วนที่ผ่านมาจึงมีเพียงกรณีเดียวคือวัคซีนซิโนฟาร์ม 2 ล้านโดส ซึ่งเป็นผลจากการดำเนินการโดยราชวิทยาลัยจุฬาภรณ์
อย่างไรก็ตาม การสนับสนุนให้มีการผลิตวัคซีนแอสตร้าเซนเนก้าในประเทศไทยเป็นการตัดสินใจที่ถูกต้อง เพราะช่วยเพิ่มหลักประกันในการเข้าถึงวัคซีน แทนการพึ่งพาการนำเข้าจากต่างประเทศทั้งหมด ซึ่งจะทำให้ประเทศไทยมีความเสี่ยงจากการขาดวัคซีน หากประเทศผู้ผลิตจำกัดการส่งออก ดังกรณีของสหภาพยุโรปและอินเดีย นอกจากนี้ การผลิตวัคซีนในประเทศยังช่วยให้ประเทศไทยมีทางเลือกในการลดการส่งออกบางส่วน หรือแม้กระทั่งห้ามการส่งออกวัคซีนทั้งหมดได้ ในกรณีที่เกิดการระบาดในวงกว้างจนกระทบความมั่นคงของประเทศตามมาตรา 18 (2) ของพ.ร.บ. ความมั่นคงด้านวัคซีนแห่งชาติ อย่างไก็ตาม การใช้ทางเลือกนี้ก็อาจกระทบความสัมพันธ์ระหว่างไทยและประเทศที่สั่งจองวัคซีนจากประเทศไทย และอาจส่งผลเสียต่อความร่วมมือกับต่างประเทศในการพัฒนาวัคซีนในประเทศไทยในอนาคต
การกระจายวัคซีน
รัฐบาลได้วางยุทธศาสตร์ในการจัดลำดับความสำคัญในการฉีดวัคซีนได้อย่างถูกต้องและเหมาะสม โดยให้ความสำคัญในระดับสูงต่อผู้สูงอายุ ผู้ป่วยที่เป็นกลุ่มเสี่ยงและบุคลากรทางการแพทย์ ตลอดจนกลุ่มแรงงานโดยเฉพาะแรงงานในอุตสาหกรรมท่องเที่ยว ซึ่งเป็นการสร้างความสมดุลระหว่างการคุ้มครองระบบสุขภาพ การป้องกันความสูญเสียจากการเสียชีวิตหรือป่วยหนักของกลุ่มเสี่ยง และการฟื้นฟูเศรษฐกิจ
นอกจากนี้ กระทรวงสาธารณสุขและเครือข่ายมีความพร้อมในการฉีดวัคซีนในระดับค่อนข้างสูง โดยสามารถฉีดวัคซีนได้ในระดับเกือบ 3 แสนโดสต่อวันในวันธรรมดา และเมื่อเกิดการระบาดในวงกว้างใน กทม.และปริมณฑล รัฐบาลก็เพิ่มการระดมฉีดวัคซีนให้ประชาชนในพื้นที่ดังกล่าว ซึ่งน่าจะช่วยลดจำนวนผู้เสียชีวิตโดยรวมได้มากกว่าการเร่งฉีดให้แก่ผู้สูงอายุและกลุ่มเสี่ยงในพื้นที่ซึ่งมีการระบาดต่ำ ซึ่งถือเป็นการปรับเปลี่ยนนโยบายที่สอดคล้องกับสถานการณ์ได้ดีในระดับหนึ่ง
อย่างไรก็ตาม ปัญหาสำคัญในการกระจายวัคซีนก็คือ การขาดความเป็นเอกภาพ โดยพรรคร่วมรัฐบาลได้แย่งบทบาทกันในการกระจายวัคซีน ทำให้เกิดหลายช่องทางในการลงทะเบียนเพื่อฉีดวัคซีน ทั้งช่องทางของหมอพร้อม ระบบประกันสังคม (มาตรา 33) แพลตฟอร์มไทยร่วมใจ และการลงทะเบียนแบบ On Site โดยไม่มีกลไกการประสานงานที่ดี นอกจากนี้ หน่วยงานต่าง ๆ ที่ได้รับการจัดสรรวัคซีนตามช่องทางดังกล่าวยังสามารถจัดลำดับการฉีดวัคซีนเอง โดยไม่มีกลไกติดตามและกำกับให้เป็นไปตามลำดับตามยุทธศาสตร์ที่กำหนดไว้
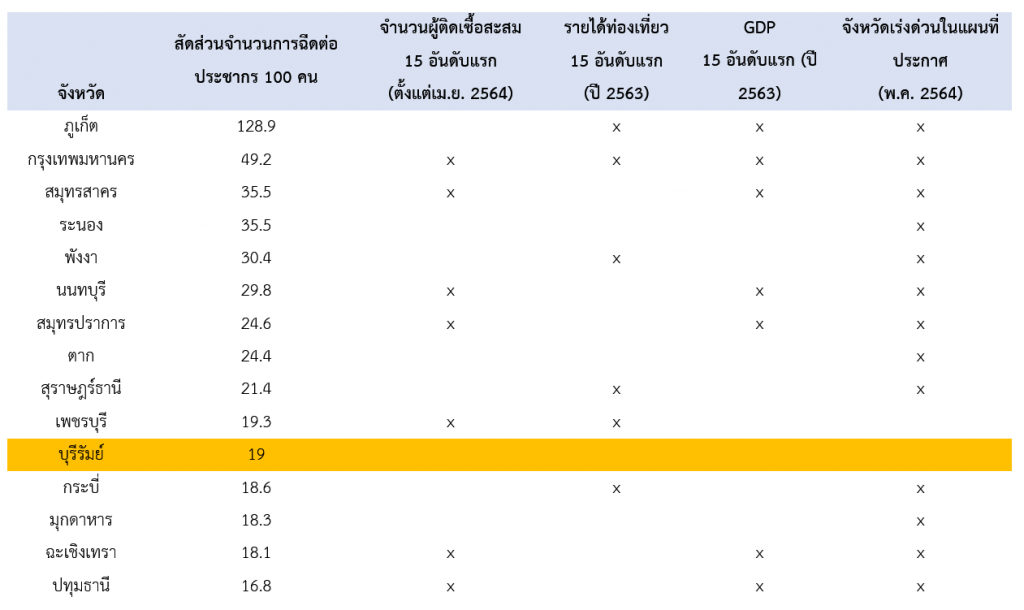
ผลที่เกิดขึ้นก็คือการกระจายวัคซีนบิดเบี้ยวไม่เป็นไปตามลำดับความสำคัญตามยุทธศาสตร์ ดังปรากฏว่า บางจังหวัดเช่นบุรีรัมย์มีการฉีดวัคซีนมากเป็นลำดับที่ 11 ของประเทศ ณ วันที่ 7 กรกฎาคม 2564 โดยฉีดวัคซีนทั้งหมดประมาณ 3 แสนเข็มหรือคิดเป็นร้อยละ 19 ของประชากร แม้ไม่ได้เป็นพื้นที่ที่มีการระบาดสูง ไม่เป็นจังหวัดท่องเที่ยวหลักและไม่อยู่ในกลุ่มจังหวัดที่มีความเร่งด่วนในการได้รับวัคซีนตามแผนการกระจายวัคซีนที่กรมควบคุมโรคได้ประกาศในช่วงปลายเดือนพฤษภาคม (ดูตารางที่ 1)
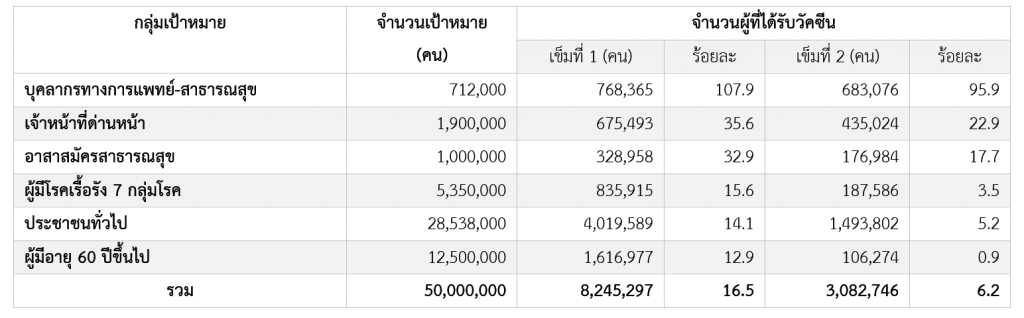
นอกจากนี้ ยังมีการลัดคิวในการฉีดวัคซีนมากมาย โดยใช้เงินบริจาคหรือสายสัมพันธ์กับผู้บริหารโรงพยาบาลที่ได้รับการจัดสรรวัคซีน จึงทำให้ผู้สูงอายุและผู้มีโรคเรื้อรังซึ่งเป็นกลุ่มเสี่ยงจำนวนมากยังไม่ได้รับวัคซีน ตารางที่ 2 แสดงให้เห็นว่าสัดส่วนการได้รับวัคซีนเข็มแรกของทั้งสองกลุ่มอยู่เพียงระดับร้อยละ 12.9 และ 15.6 ของจำนวนเป้าหมาย ณ วันที่ 6 กรกฎาคม 2564 ซึ่งเป็นสัดส่วนที่ใกล้เคียงหรือแม้กระทั่งน้อยกว่ากลุ่มประชาชนทั่วไปที่อัตราการฉีดวัคซีนเข็มแรกอยู่ที่ร้อยละ 14.1 ของจำนวนเป้าหมาย การจัดสรรวัคซีนที่บิดเบี้ยวนี้น่าจะเป็นสาเหตุหนึ่งที่ทำให้เกิดการสูญเสียจากการป่วยหนักและการเสียชีวิตของประชาชนกลุ่มเสี่ยงดังกล่าว ดังจะเห็นได้จาก “อัตราการตายส่วนเกิน” (Excess Mortality) ของประชากรกลุ่มสูงอายุที่เพิ่มขึ้นอย่างมากดังที่กล่าวมาแล้ว
ตารางที่ 1 จังหวัดที่มีการฉีดวัคซีนสะสมต่อประชากร 100 คน 15 อันดับแรก (ณ วันที่ 7 ก.ค. 2564)
ตารางที่ 2 การได้รับวัคซีนโควิด 19 แยกตามกลุ่มเป้าหมาย (28 ก.พ.–6 ก.ค. 2564)
สรุป
การระบาดของเชื้อ COVID-19 และการกลายพันธุ์ของไวรัสเป็นสิ่งที่อยู่นอกเหนือการควบคุมของรัฐบาลของประเทศต่างๆ อย่างไรก็ตาม ขีดความสามารถและประสิทธิภาพของภาครัฐของแต่ละประเทศมีผลอย่างยิ่งต่อสุขภาพและความเป็นอยู่ของประชาชน โดยประเทศที่ภาครัฐมีขีดความสามารถและประสิทธิภาพสูง จะไม่ตกอยู่ในภาวะวิกฤตทั้งในด้านสุขภาพและด้านเศรษฐกิจเป็นเวลานาน และสามารถกลับมาฟื้นตัวสู่สภาวะปกติได้อย่างรวดเร็ว ทำให้ได้เปรียบในการแข่งขันในเวทีโลก
น่าเสียดายว่า แม้ประเทศไทยเคยประสบความสำเร็จในการควบคุมการระบาดในระลอกแรก แต่เมื่อรัฐบาลดำเนินการผิดพลาดในการควบคุมโรคและการบริหารจัดการวัคซีน ประเทศก็กลับเข้าสู่วิกฤติด้านสุขภาพและด้านเศรษฐกิจอีกครั้งหนึ่ง จนสูญเสียโอกาสในการฟื้นตัวสู่สภาวะปกติอย่างรวดเร็ว และสูญเสียความได้เปรียบในการแข่งขันในเวทีโลก
กรณีผิดพลาดนี้สมควรต้องมีผู้ที่ต้องรับผิดชอบ และสมควรมีการแสวงหาข้อเท็จจริงและวิเคราะห์ในเชิงลึก โดยคณะกรรมการที่เป็นอิสระคล้ายกับคณะกรรมการศึกษาและเสนอแนะมาตรการเพิ่มประสิทธิภาพการบริหารจัดการระบบการเงินของประเทศ (ศปร.) ที่ตั้งขึ้นหลังวิกฤตการณ์ทางเศรษฐกิจเมื่อปีพ.ศ.2540 เพื่อถอดบทเรียนและป้องกันความผิดพลาดซ้ำอีกในอนาคต